مواد
اس مضمون میں: تائوموما کی علامات کی شناخت کریں تائوموما 43 حوالوں کی تشخیص کریں
تیموس ایک غدود ہے جو سینہ کے وسط میں (قیامت میں) اور پھیپھڑوں کے سامنے واقع ہے۔ اس کا بنیادی کام تائوموسین ، ہارمونز تیار کرنا ہے جو سفید خون کے خلیوں کی تیاری اور پختگی میں مدد کرتے ہیں جو انفیکشن سے لڑ سکتے ہیں اور جسم کے خلیوں پر حملہ کرنے سے روک سکتے ہیں (ایک عارضہ کہلاتا ہے) ایک خودکار مرض کی بیماری)۔ تھامس بلوغت تک سفید خون کے خلیوں کی تیاری میں مدد کرتا ہے ، جس کے بعد غدود کم ہوجاتا ہے اور اس کی جگہ فیٹی ٹشو ہوتا ہے۔ تھائیوماس ایسے ٹیومر ہیں جو گلٹی کی پرت سے آہستہ آہستہ بڑھتے ہیں اور وہاں پائے جانے والے ٹیومروں میں سے 90٪ حصہ بنتے ہیں۔ یہ بہت کم ہوتے ہیں ، ایک سال میں صرف چند سو مقدمات (خاص کر 40 سے 60 سال کی عمر کے درمیان)۔ تائوموما کی علامات کو پہچاننا اور اس عارضے سے وابستہ تشخیص کے بارے میں جاننے کے ل you ، آپ یہ معلوم کرسکتے ہیں کہ کیا آپ کو کسی ڈاکٹر کو دیکھنے کی ضرورت ہے اور تشخیص کے مختلف مراحل کی توقع کر سکتے ہیں۔
مراحل
حصہ 1 تائوموما کی علامات کو پہچانیں
-

ایک لمبی سانس دیکھیں۔ ٹیومر trachea کے خلاف دب سکتا ہے جو پھیپھڑوں میں ہوا کے عام گردش کو روکتا ہے۔ اپنے آپ سے پوچھیں کہ کیا آپ آسانی سے ہوا سے باہر بھاگ سکتے ہیں یا آپ کے گلے میں کوئی ایسی چیز پھنس چکے ہیں جس سے آپ گھٹن کا باعث بن سکتے ہیں۔- اگر ورزش کرنے کے بعد سانس کی قلت پیدا ہوتی ہے تو ، سانس لینے کے ساتھ ہی سانس کی بڑبڑاہٹ (ایک چھوٹی ، اونچی سی سیٹی) کی موجودگی کا مشاہدہ کریں۔ یہ دمہ بھی ہوسکتا ہے۔
-

کھانسی کی موجودگی کا مشاہدہ کریں۔ ٹیومر کھانسی کے اضطراری عمل سے وابستہ پھیپھڑوں ، ٹریچیا اور اعصاب کو بھی پریشان کر سکتا ہے۔ مہینوں یا سالوں تک دائمی کھانسی کی موجودگی کا مشاہدہ کریں کہ آپ ڈیکونجینٹس ، اسٹیرائڈز اور اینٹی بائیوٹکس سے فارغ نہیں ہوسکتے ہیں۔- اگر آپ مسالہ دار ، فیٹی یا تیزابیت دار کھانوں کے کھانے کے بعد تیزابیت کے شکار ہیں تو اس سے بھی کھانسی پرانی ہوسکتی ہے۔ اگر غذا میں تبدیلی آپ کی کھانسی کو بہتر نہیں کرتی ہے تو ، یہ تھائوموما کا نتیجہ ہوسکتا ہے۔
- اگر آپ ان علاقوں میں رہتے ہیں یا جہاں تپ دق موجود ہے یا آپ کو دائمی کھانسی ہوگئی ہے ، آپ کو اپنے بلغم میں خون نظر آنے پر فوری طور پر ڈاکٹر کے پاس جانا چاہئے ، اگر آپ کو رات کا پسینہ آتا ہے۔ اور بخار ، کیونکہ یہ تپ دق کی علامت ہیں۔
-

سینے میں درد کی موجودگی کا مشاہدہ کریں۔ ٹیومر کی وجہ سے جو سینے کی دیوار اور دل کے خلاف بڑھتا ہے ، آپ کو سینے میں درد ہوسکتا ہے جس کی وجہ سے آپ کو اسٹرنم کے پیچھے دباؤ کا احساس ہوتا ہے جو آپ کو دبانے سے بھی زیادہ تکلیف پہنچا سکتا ہے۔- اگر آپ کو سینے میں درد اور پسینہ آنا ، دھڑکن (جیسے جیسے آپ کا دل آپ کے سینے سے چھلانگ لگا رہا ہے) ، بخار ، یا سینے میں درد کرتے ہوئے چل رہا ہے یا سانس لے رہا ہو تو آپ کو محسوس ہوسکتا ہے۔ دل کی بیماری یا پھیپھڑوں کی بیماری میں مبتلا ہیں۔ وجہ کچھ بھی ہو ، اگر آپ کو یہ علامات ہیں تو آپ اپنے ڈاکٹر سے رجوع کریں۔
-

نگلنے میں دشواریوں کا مشاہدہ کریں۔ تیموس بڑھ کر غذائی نالی کے خلاف دباؤ ڈال سکتا ہے ، جس کی وجہ سے اسے نگلنے میں دشواری ہوسکتی ہے۔ اپنے آپ سے پوچھیں کہ کیا آپ کو کھانے کے دوران نگلنے میں دشواری ہو رہی ہے یا حال ہی میں زیادہ مائع غذا میں تبدیل ہوگیا ہے کیونکہ آپ کے لئے یہ آسان ہے۔ آپ نگلتے وقت خود کو گلا گھونٹنے کی طرح محسوس کرسکتے ہیں۔ -

اپنے آپ کا وزن. چونکہ ٹیومر کینسر کا شکار ہوسکتا ہے اور جسم میں پھیل سکتا ہے (لیکن یہ اب بھی بہت کم ہے) ، کینسر کے بافتوں کی بڑھتی ہوئی غذائی ضروریات کی وجہ سے آپ وزن میں کمی محسوس کرسکتے ہیں۔ اپنے موجودہ وزن کی جانچ کریں اور اس سے پہلے اپنے وزن سے موازنہ کریں۔- اگر آپ کو بغیر کسی واضح وجہ کے وزن میں کمی کی اطلاع ملی ہے تو ، اپنے ڈاکٹر سے مشورہ کریں۔ بہت سے کینسر میں ان کی علامات میں وزن کم ہونا ہوتا ہے۔
-

اعلی وینا کاوا سنڈروم کی جانچ پڑتال کریں۔ اعلی وینا کاوا ایک بڑی خون کی نالی ہے جو دماغ ، گردن ، اوپری حصوں اور اوپری دھڑ کی رگوں سے خون اکٹھا کرنے کے ل red خون جمع کرتی ہے۔ جب یہ رگ بھری پڑ جاتی ہے ، تو ان علاقوں میں خون دل کی طرف بڑھ جاتا ہے۔ یہ مندرجہ ذیل علامات کا سبب بنتا ہے۔- چہرے ، گردن اور اوپری جسم کی سوجن یہ علاقے مزید سرخ بھی نظر آئیں گے۔
- اوپری جسم میں رگوں کا مسخ ہونا۔ اپنے بازوؤں ، ہاتھوں اور کلائیوں میں رگوں کو دیکھیں کہ وہ باہر آرہے ہیں یا وہ سوجن ہیں۔ یہ عام طور پر سیاہ لکیریں ہیں جو آپ اپنے بازوؤں اور ہاتھوں سے دوڑتی ہوئی دیکھتی ہیں۔
- دماغ کی فراہمی والی خستہ رگوں کی وجہ سے سر درد۔
- چکر آنا یا ہلکا سر ہونا چونکہ خون مخالف سمت میں واپس جاتا ہے ، لہذا دل اور دماغ کو آکسیجن کم ملتی ہے۔ جب دل دماغ میں کم خون پمپ کرتا ہے یا جب دماغ کو آکسیجنٹیڈ خون نہیں ملتا ہے تو ، آپ کو چکر آ جاتا ہے یا چکنے لگتے ہیں اور آپ گر سکتے ہیں۔ جب آپ لیٹتے ہیں تو ، آپ اس کشش ثقل کو دور کرتے ہیں جس کے خلاف خون کو دماغ تک پہنچنے کے لئے جدوجہد کرنا ہوگی۔
-

علامات کا مشاہدہ کریں جو مائیستینیا گروس کی نشاندہی کرتی ہیں۔ مایاستینیا گروس بہت عام پیرانیوپلاسٹک سنڈروم ہے اور کینسر کی وجہ سے ہونے والی علامات پر مشتمل ہوتا ہے۔ مایستینیا گروس کے معاملے میں ، آپ کا مدافعتی نظام اینٹی باڈیز بناتا ہے جو آپ کے عضلات کو حرکت دینے والے کیمیائی اشاروں کو روکتا ہے۔ اس سے پورے جسم میں پٹھوں کی کمزوری ہوتی ہے۔ تیموماس والے 30 سے 65 فیصد لوگوں میں بھی مایستینیا ہوتا ہے۔ یہ علامات ہیں جن کا آپ کو مشاہدہ کرنا ضروری ہے۔- ڈبل یا فجی ویژن
- پلکیں جو گرتی ہیں
- کھانا نگلنے میں دشواری
- سینے اور ڈایافرام کے پٹھوں کی کمزوری کی وجہ سے سانس کی قلت
- بولنے میں مشکلات
-

ریڈ بلڈ سیل اپلیسیا کی علامات دیکھیں۔ یہ سرخ خون کے خلیوں کی قبل از وقت تباہی پر مشتمل ہے جس کی وجہ سے خون کی کمی کی علامات (سرخ خون کے خلیوں کی کمی) ہوتی ہے۔ اس سے جسم میں آکسیجن کی کمی بھی ہوتی ہے۔ یہ عارضہ تقریبا 5٪ تائوموما کے مریضوں میں پایا جاتا ہے۔ کچھ علامات یہ ہیں:- سانس لینے میں دشواری
- تھکاوٹ
- چکر
- پٹھوں کی کمزوری
-

ہائپوگیماگلوبلینیمیا کی علامات دیکھیں۔ یہ اس وقت ہوتا ہے جب جسم انفیکشن (پروٹین اینٹی باڈیز) کے خلاف لڑنے والے گاما گلوبلین کی پیداوار کو کم کرتا ہے۔ تائوموما والے 5 سے 10 فیصد مریض ہائپوگیماگلوبلینیمیا کی نشوونما کرتے ہیں۔ ہائپوگیماگلوبلینیمیا کے ساتھ مریضوں میں سے 10٪ کے پاس تائوما ہوتا ہے۔ تائوموما کے ساتھ ہی ، کوئی بھی گڈ سنڈروم کا مشاہدہ کرسکتا ہے۔ کچھ علامات یہ ہیں:- بار بار انفیکشن
- برونکائکیٹیسیس ، جس میں دائمی کھانسی ، بدبو آرہی بلغم ، سانس لینے میں دشواری ، سینے کی بڑبڑانا ، سینے میں درد ، ناخنوں کے نیچے گوشت کا گاڑنا جیسے علامات شامل ہیں
- دائمی اسہال
- میوکوٹینیو کینڈیڈیسیس ، ایک کوکیی بیماری جس کی وجہ سے زبانی تھرش (منہ میں سفید گانٹھوں کی موجودگی) ہوتا ہے
- وائرل انفیکشن جیسے ہرپس ، سائٹومیگالو وائرس ، شنگلز اور کاپوسی بیماری ، جلد کا بنیادی کینسر جو عام طور پر ایڈز سے وابستہ ہوتا ہے
حصہ 2 تھائیوما کی تشخیص کریں
-

اپنے ڈاکٹر سے مشورہ کریں۔ وہ آپ سے آپ کے پس منظر کا اندازہ لگانے کے ل health آپ کو اپنی صحت کی کتاب دکھائے گا۔ یہ آپ سے علامات کی بنیاد پر سوالات بھی پوچھے گا ، بشمول مایاستینیا گروس ، ریڈ بلڈ سیل اپلیسیا اور ہائپوگیماگلو بلینیمیا سے متعلق۔ یہ آپ کو گردن کے وسط میں موجود گانٹھ کی تلاش میں بھی دھڑک سکتا ہے جو گلٹی کی سوجن کی نشاندہی کرسکتا ہے۔ -
بلڈ ٹیسٹ کروائیں تائوموما کی تشخیص کے لئے کوئی لیبارٹری ٹیسٹ نہیں ہے ، لیکن یہ ممکن ہے کہ مایستینیا گریویس کا پتہ لگانے کے لئے خون کا ٹیسٹ پاس کیا جاسکے ، جسے اینٹیکولائنسٹیریس اے بی کہا جاتا ہے۔ مایستینیا گروس تائوموما والے افراد میں ایک عام عارضہ ہے اور زیادہ مہنگے ٹیسٹوں میں جانے سے پہلے اسے قابل اعتماد اشارے سمجھا جاتا ہے۔ 40 thanسال سے کم عمر کے تقریبا individuals 84 فیصد افراد جن کا اے بی پازیٹو اینٹیکولائنس اسٹریس ہوتا ہے ان میں بھی تائوموما ہوتا ہے۔- تائوما کے خاتمے سے قبل ، ڈاکٹر مائیستینیا گروس کا علاج بھی کرسکتا تھا ، کیونکہ اگر علاج نہ کیا جاتا ہے تو ، یہ طریقہ کار کے دوران اینستھیزیا میں مداخلت کرسکتا ہے اور سانس کی ناکامی کا سبب بن سکتا ہے۔
-
ایکسرے کرو ٹیومر کو تصور کرنے کے ل your ، آپ کا ڈاکٹر اپنے سینے کا ایکسرے کر کے شروع کر سکتا ہے۔ وہ اپنی گردن کے نچلے حصے میں دھڑ کے بیچ کے قریب ایک ماس یا سایہ تلاش کرے گا۔ کچھ تیموماس بہت چھوٹے ہیں جن کا پتہ کسی ریڈیو پر نہیں پایا جاسکتا ہے۔ اگر آپ کے ڈاکٹر کو ابھی بھی شکوک و شبہات ہیں یا اگر ریڈیو پر کوئی غلطی ظاہر ہوتی ہے تو ، وہ آپ کو اسکین کرنے کے لئے کہہ سکتا ہے۔ -

سکینر پاس کریں۔ ایک سی ٹی اسکین میں بالائی دھڑ کے نچلے حصے کے کئی زاویوں کی تفصیلی تصاویر شامل ہیں۔ جسم میں ڈھانچے اور خون کی نالیوں کو نکالنے کے ل You آپ کو کنٹراسٹ ڈائی دی جاسکتی ہے۔ ان تصاویر سے معالج کو کسی بھی اسامانیتا کی بہتر تفہیم حاصل ہوسکتی ہے ، جس میں تائموما کی موجودگی یا پھیلاؤ بھی شامل ہے۔- اگر آپ کو اس کے برعکس رنگ دیا جاتا ہے تو ، آپ اسے ختم کرنے کے ل a آپ کو بہت زیادہ سیال پینے کے لئے بھی کہہ سکتے ہیں۔
-
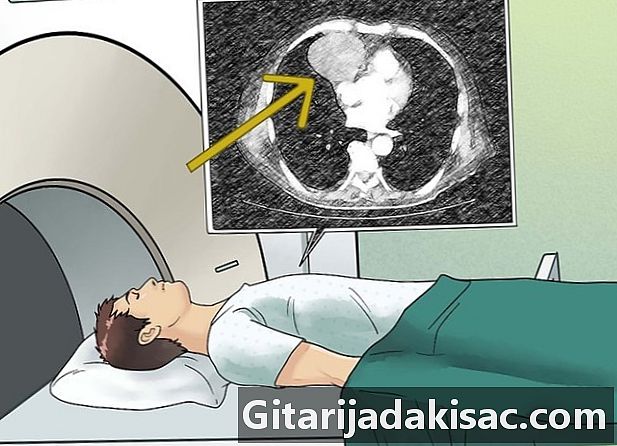
ایم آر آئی کروائیں کمپیوٹر اسکرین پر پسلی پنجرے کے اندر کی انتہائی تفصیلی امیجوں کی ایک سیریز تیار کرنے کے لئے ایک ایم آر آئی ریڈیو لہروں اور میگنےٹ کا استعمال کرتا ہے۔ بہتر تفصیلات کے ل scan اسکین کرنے سے پہلے گڈولینیئم پر مشتمل کنٹراسٹ ڈائی اکثر رگ میں داخل کیا جاتا ہے۔ تائوموما کا بہتر اندازہ لگانے کے ل You آپ کو سینے کا ایم آر آئی دیا جاسکتا ہے یا اگر آپ کو سی ٹی اسکین کے لئے استعمال کیے جانے والے کنٹراسٹ ڈائی سے الرجی ہے۔ ایم آر آئی کے ذریعہ تیار کردہ تصاویر خاص طور پر کینسر کی تلاش کے ل useful مفید ہیں جو دماغ یا ریڑھ کی ہڈی میں پھیل سکتی ہیں۔- ایم آر آئی مشینیں بہت شور مچاتی ہیں اور کچھ بند ہیں ، اس کا مطلب ہے کہ آپ کو ایک طویل بند سلنڈر میں پڑا انتظار کرنا پڑے گا۔اس سے آپ کو کلاسٹروفوبیا (محدود جگہوں کا خوف) کا احساس ہوسکتا ہے۔
- ٹیسٹ میں ایک گھنٹہ لگنا چاہئے۔
- اگر آپ کو کنٹراسٹ ڈائی دی جاتی ہے تو آپ کو جسم سے نکالنے کے ل a آپ کو بہت سارے سیال پینے کو بھی کہا جائے گا۔
-
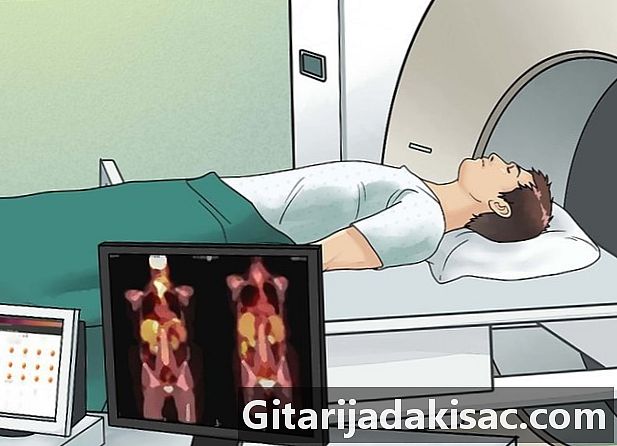
پیئٹی اسکین (یا پی ای ٹی اسکین) پاس کریں۔ یہ ایک اسکینر ہے جو گلوکوز (چینی کی ایک قسم) میں تابکار ایٹم کا استعمال کرتا ہے جو تائوموما کو راغب کرتا ہے۔ کینسر کے خلیے تابکار مادے کو جذب کرتے ہیں اور جسم کے تابکار علاقوں کی شبیہہ حاصل کرنے کے لئے ایک خاص کیمرہ استعمال کیا جاتا ہے۔ حاصل کردہ تصویر کسی سکینر یا ایم آر آئی کی طرح تفصیل سے نہیں ہے ، لیکن یہ آپ کے جسم میں کیا ہو رہا ہے اس کے بارے میں مفید معلومات دے سکتی ہے۔ یہ جانچ اس بات کا بھی تعین کرنا ممکن بناتی ہے کہ آیا دیگر تصاویر پر نظر آنے والا سائز ٹیومر ہے یا اگر یہ دوسرے اعضاء میں پھیل گیا ہے۔- جب ڈاکٹر تائوموما کی موجودگی کی تلاش میں رہتے ہیں تو ڈاکٹر اکثر پی ای ٹی اسکینوں اور اسکینرز کی تصاویر کو یکجا کرتے ہیں۔ اس کی مدد سے وہ پیئٹی اسکین پر اعلی تابکاری کے علاقوں کا موازنہ سکینر کی مزید تفصیلی تصاویر کے ساتھ کرسکتے ہیں۔
- آپ کو زبانی تیاری یا تابکار گلوکوز کا انجکشن دیا جائے گا۔ آپ کو اپنے جسم کو جذب کرنے کے ل half آدھے گھنٹے اور ایک گھنٹے کے درمیان انتظار کرنا پڑے گا۔ آپ کو اپنے جسم سے اس کے خاتمے کے لئے بہت ساری سیال پینا پڑے گا
- طریقہ کار میں تقریبا آدھے گھنٹے لگتے ہیں۔
-
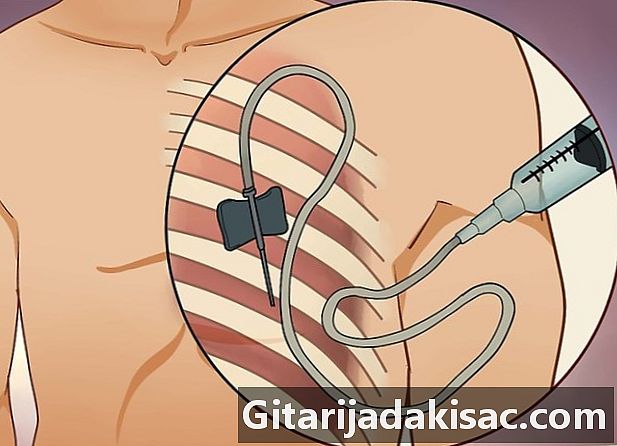
ڈاکٹر کو بایپسی کرنے دو۔ آپ کی رہنمائی کے لئے اسکینر یا الٹراساؤنڈ کا استعمال کرتے ہوئے ، وہ آپ کے سینے میں اور اس بڑے پیمانے پر لمبی کھوکھلی انجکشن ڈالے گا جو ٹیومر ہوسکتا ہے۔ اس کے بعد وہ ایک مائکروسکوپ کے نیچے اس کی جانچ کرنے کے لئے ایک چھوٹا سا نمونہ لے گا- اگر آپ خون پتلا کرتے ہیں (جیسے کہ کومفیتھن یا وارفرین) ، تو آپ کا ڈاکٹر آپ سے طریقہ کار سے پہلے کئی دن بلڈ پتلیوں کا استعمال بند کرنے اور 24 گھنٹے قبل شراب پینے یا نہ کھانے سے کہہ سکتا ہے۔ اگر وہ آپ کو عام اینستھیزیا کے تحت رکھنا یا نس کے ذریعہ ایک مسکن دوا استعمال کرنے کا فیصلہ کرتا ہے تو ، وہ مداخلت سے ایک دن پہلے آپ کو کھانا نہ کھانے کا بھی کہے گا۔
- اس ٹیسٹ کی ایک خرابی یہ بھی ہے کہ معالج درست تشخیص کرنے کے لئے یا ٹیومر کی حد تک صحیح معلومات کے ل enough مناسب نمونہ جمع نہیں کرسکتا ہے۔
-

سرجری کے بعد ، ٹیومر کا بایپسی طلب کریں۔ اگر کبھی کسی ٹیومر کے کافی ثبوت موجود ہوں تو (مثال کے طور پر لیبارٹری ٹیسٹ یا امیجنگ ٹیسٹ) جب بھی ڈاکٹر بائیوپسی کے بغیر تائمس کو ہٹا سکتا ہے۔ دوسرے اوقات ، اسے تائموما کی تصدیق کے لئے بایپسی کرنا پڑے گی۔ اس کے بعد نمونے کی تصدیق کیلئے لیبارٹری میں بھیج دیا جاتا ہے- طریقہ کار کی تیاری (24 گھنٹے قبل نہ کھانا ، وغیرہ) بایڈپسی کی طرح ہیں ، اس فرق کے ساتھ کہ ٹیومر تک رسائی حاصل کرنے اور اسے دور کرنے کے لئے جلد پر چیرا لگایا جائے گا۔
-

تائوموما کا علاج کریں۔ "ترقیاتی مرحلے" کی اصطلاح جسم کے دوسرے اعضاء ، ؤتکوں اور دور دراز مقامات پر ٹیومر کے پھیلاؤ کی حد کی نشاندہی کرنے کے لئے استعمال ہوتی ہے۔ آپ کے تیموما کی نشوونما کے مرحلے کا تعین کرنے کے لئے یہ ضروری ہے کہ بہترین علاج تلاش کریں۔ عام طور پر ماساؤکا نظام ٹیومر کے پھیلاؤ کی پیمائش کے لئے استعمال ہوتا ہے۔- پہلا مرحلہ مائکروسکوپک یلغار کے بغیر ہیپاپولیٹڈ ٹیومر کے مساوی ہے۔ جراحی سے ہٹانا ہی ترجیحی علاج ہے۔
- دوسرا مرحلہ میڈیماسٹل چربی یا پلاورا یا کیپسول پر مائکروسکوپک یلغار کے میکروسکوپک یلغار کے ساتھ تائوموما سے مطابقت رکھتا ہے۔ ٹیومر کی واپسی کے خطرے کو کم کرنے کے ل Treatment عام طور پر علاج میں پوسٹ اوپریٹو ریڈیو تھراپی کے ساتھ یا بغیر مکمل خاتمہ شامل ہوتا ہے۔
- تیسرا مرحلہ اس وقت تیار ہوتا ہے جب ٹیومر نے پھیپھڑوں ، اہم خون کی وریدوں اور پیریکارڈیم پر حملہ کیا ہے۔ ٹیومر کی واپسی کو روکنے کے ل post پوسٹ اوپریٹو ریڈیو تھراپی کی طرح مکمل جراحی سے ہٹانا ضروری ہے۔
- چوتھا مرحلہ (A اور B) آخری مرحلے میں ہے جہاں ٹیومر پھیلاؤ اور میتصتصاس میں پھیل گیا ہے۔ علاج میں ٹیومر کی سائٹورائیڈکشن شامل ہوتی ہے جس کے بعد ریڈیو تھراپی اور کیمو تھراپی ہوتی ہے۔