
مواد
اس مضمون میں: علامات کا مشاہدہ کریں تشخیص 10 حوالہ جات وصول کریں
ویسیکوٹریٹل ریفلکس (وی آر) مثانے سے لے کر گردوں تک لورین کا غیر معمولی ریفلکس ہے۔ آر وی یو کی اکثر اوقات نوزائیدہ بچوں اور بچوں میں تشخیص کیا جاتا ہے ، اور اگر علاج نہ کیا گیا تو پیشاب کی نالیوں میں انفیکشن کی وجہ سے گردے کو نقصان پہنچ سکتا ہے۔ اپنے بچے کے ساتھ سلوک کرنے کے ل ves ویسکوٹریٹرل ریفلکس کو کس طرح سے پہچاننا سیکھیں۔
مراحل
حصہ 1 علامات کا مشاہدہ کریں
-

پیشاب کے انفیکشن کی علامات کی موجودگی کا مشاہدہ کریں۔ پیشاب کی نالی کی بیماریوں کے لگنے RVU کی عام علامت ہیں ، لہذا اگر آپ کے بچے کو ایک یا ایک سے زیادہ پیشاب کی نالی کی بیماریوں کے لگنے ہو چکے ہیں تو آپ کو RVU کی جانچ کرانے پر غور کرنا چاہئے۔- VUR میں مبتلا چھوٹے بچوں میں ، پیشاب کی نالی کے انفیکشن کی علامات میں نامعلوم بخار ، اسہال ، قے ، بھوک کی کمی ، اور چڑچڑاپن شامل ہیں۔ آپ کو تھوڑی مقدار میں پیشاب کی کثرت ، پیشاب میں خون ، یا تیز گند کے ساتھ گہرے رنگ کے پیشاب کی بھی اطلاع ہوسکتی ہے۔
- اگر آپ کا بچہ 3 ماہ سے کم عمر کا ہے اور اس کے ملاشی کا درجہ حرارت 38 ° C سے زیادہ ہے تو ، اپنے ڈاکٹر سے رابطہ کریں۔ اگر آپ کا بچہ 3 ماہ سے زیادہ عمر کا ہے اور بخار 38.9 ° C سے زیادہ ہے تو ، اپنے ڈاکٹر سے بھی رابطہ کریں۔
- بڑے بچوں میں بھی ایسی علامات ہوسکتی ہیں ، لیکن ان میں دوسروں کی علامت بھی ہوسکتی ہے۔ اس میں برقرار رکھنے کی ایک مضبوط اور مستقل خواہش ، پیشاب کے دوران جلن کا احساس اور اس احساس سے بچنے کے لinate پیشاب کرنے یا پیچھے رکھنا ایک ہچکچاہٹ شامل ہے۔
- بچوں سے کم دوسری مخصوص شکایات سنیں۔ آپ کا بچہ زیادہ دفعہ باتھ روم جاسکتا ہے ، وہ آپ کو بتاسکتا ہے کہ جب پیٹ کی بیماریوں کی شکایت کرتا ہے یا پیٹ کی بیماریوں کی شکایت کرتا ہے تو "یہ جلتا ہے" یا "تکلیف ہوتا ہے"۔
-

بڑے بچوں میں گردے کے درد کی نشاندہی کریں۔ RVU والے بڑے بچے (بلکہ دوسرے پیشاب کی نالی کے انفیکشن) بھی گردوں میں درد کی شکایت کرسکتے ہیں۔ گردوں میں درد آخری پسلیوں کے بالکل نیچے ، ایک طرف یا پیٹھ کے دوسرے حصے میں ہے۔ -

پیشاب کی دشواریوں کی موجودگی کا مشاہدہ کریں۔ پیشاب کی پریشانیاں RVU کے مقابلے میں زیادہ سنگین علامت ہیں۔ یہ اووریکٹرک مثانے کی شکل میں ہوسکتا ہے ، ڈورن کو یاد رکھنے کا رجحان یا تھوڑی سے زیادہ مقدار میں خاص طور پر لڑکوں میں رہنے کی عدم صلاحیت۔ آپ کے بچے کو شدید قبض بھی ہوسکتا ہے۔ -

مثانے یا آنتوں سے متعلق مسائل کی علامات دیکھیں۔ مثال کے طور پر ، آپ کے بچے کو اکثر پیشاب کرنا پڑتا ہے یا اچانک زور سے طلب کرنا پڑتا ہے ، وہ باتھ روم جانے کے بغیر کافی وقت صرف کرتا ہے ، وہ دن میں اپنا زیر جامہ روتے ہیں اور استحکام کو روکنے کے ل certain وہ کچھ خاص پوزیشنیں لیتا ہے۔ یہ عضو تناسل یا پیرینیئم (جننانگوں اور مقعد کے درمیان کا علاقہ) میں بھی درد پیش کرسکتا ہے ، قبض (یہ ایک ہفتہ میں دو بار سے کم کاٹھی پر جاتا ہے اور اس کی پاخانہ بڑی ، سخت اور تکلیف دہ ہوتی ہے) ، یہ بستر پر پیشاب کریں یا وہ بے قابو ہو گیا -

پیدائشی خرابیوں پر دھیان دیں۔ ایک قسم کا آر وی یو مثانے میں رکاوٹ کی وجہ سے ہوتا ہے۔ کچھ معاملات میں ، یہ سرجری یا چوٹ کا نتیجہ ہوسکتا ہے۔ پیدائشی ریڑھ کی ہڈی کی خرابی جیسے بچوں میں اسپینا بِفیدا میں بھی یہ عام ہے۔ -

آر وی یو کیسوں کے ل your اپنے خاندانی تاریخ کی جانچ کریں۔ آر وی یو جینیاتی بیماری ہوسکتی ہے ، اگر والدین ماضی میں انفکشن ہوئے ہوں تو ، ممکن ہے کہ ان کے بچے بھی انفکشن ہوں۔ اگر ماضی میں ماں کو RVU ہوچکا ہے تو ، اس کے آدھے بچے بھی اس بیماری میں مبتلا ہوسکتے ہیں۔ اسی طرح ، اگر ایک فرد متاثر ہوتا ہے تو ، اس کے بہن بھائیوں کو بھی یہی مسئلہ ہوسکتا ہے ، خاص کر چھوٹے بچے (تقریبا the 32٪ معاملات میں)۔ یکساں جڑواں بچوں کی صورت میں یہ شرح تقریبا 100 100٪ ہے۔- کچھ ڈاکٹر بہن بھائیوں کو امتحان دینے کے خلاف مشورے دیں گے۔ ان کا کہنا ہے کہ ایسے بچوں کی جانچ کرنے کی ضرورت نہیں ہے جن کے پاس یو ٹی آئی نہیں ہے یا ان میں علامات نہیں ہیں۔
حصہ 2 تشخیص حاصل کرنا
-

اپنے ڈاکٹر سے ملاقات کریں۔ اگر آپ کو لگتا ہے کہ آپ کے بچے کو آر وی یو ہے یا اگر آپ کو یو ٹی آئی کا شبہ ہے تو آپ کو ڈاکٹر کے پاس تشخیص کرنے اور علاج کے بہترین اختیارات پر تبادلہ خیال کرنا چاہئے۔ جب آپ ڈاکٹر کے پاس جاتے ہیں ، تو آپ کو صورتحال سے بہتر طور پر سمجھنے میں مدد کے ل some کچھ معلومات تیار کرنے کی ضرورت ہوتی ہے۔ ڈاکٹر سے مشورہ کرنے سے پہلے آپ کو ہمیشہ کچھ معلومات نوٹ کرنا چاہ.۔ آپ کو ان قسم کی معلومات دستیاب کرنے کی ضرورت ہے۔- وہ تمام علامات اور علامات جو بچہ پیش کرتے ہیں اور ان کی مدت ،
- حالیہ صحت کے مسائل اور دیگر عام معلومات سمیت ، بچوں کی طبی تاریخ
- آپ کی خاندانی طبی تاریخ ، خاص طور پر اگر بچے کے قریبی رشتہ داروں (والدین یا بہن بھائی) میں سے ایک آر وی یو کے ساتھ پہنچ گیا ہو ،
- آپ کا بچہ فی الحال جو دوائیں لے رہا ہے ، نسخے اور غیر نسخہ دونوں ، اور اس نے کتنا لیا ہے ،
- دوسرے سوالات جو آپ ڈاکٹر سے پوچھنا چاہیں گے۔
- جب آپ میلے میں ہوں تو ، جو سوالات آپ کو ملتے ہیں ان سے پوچھنے سے نہ گھبرائیں۔ آپ اپنے بچے کا صحیح علاج تلاش کرنا چاہتے ہیں ، لہذا آپ کو اپنے بچے کی حالت اور آپ کو دستیاب اختیارات کے بارے میں مزید جاننے کے لئے ہر ممکن کوشش کرنا چاہئے۔
-

اپنے بچے کو گردے اور مثانے کا الٹراساؤنڈ دیں۔ الٹراساؤنڈ امیجز پیدا کرنے کے لئے الٹراساؤنڈ کا استعمال کرتا ہے ، جو ایکس رے کی نمائش سے گریز کرتا ہے۔ الٹراساؤنڈ کسی بھی RVU کی موجودگی کی شناخت نہیں کر سکے گا ، البتہ یہ ریفلوکس یا دیگر مسائل کی وجہ سے گردوں اور مثانے کو ہونے والے نقصان کی نشاندہی کرے گا۔ جو RVU سے وابستہ ہوسکتا ہے۔- اس طریقہ کار سے تکلیف نہیں ہوتی ہے اور یہ مکمل طور پر محفوظ ہے ، لیکن اگر آپ کا بچہ تعاون نہیں کرتا ہے تو انجام دینا مشکل ہوسکتا ہے۔
- آر وی یو والے بچوں میں ، الٹراساؤنڈ سوجن ، داغ یا غیر معمولی چھوٹے گردے ظاہر کرسکتے ہیں۔
- اگر ڈاکٹر مثانے کا مشاہدہ کرنا چاہتا ہے تو ، یہ ضروری ہے کہ یہ جتنا ممکن ہو بھرے ہو۔ یہ بچوں اور چھوٹے بچوں میں مشکل ہوسکتا ہے۔ ڈاکٹر کو بتائیں جب آپ کے بچے نے آخری بار پیشاب کیا تھا۔ اگر پہلے ہی کچھ عرصہ ہوچکا ہے تو ، ڈاکٹر بچے کے پیشاب کرنے سے پہلے مثانے کا مشاہدہ کرنے کی کوشش کرے گا۔ بڑے بچوں کو عام طور پر الٹراساؤنڈ کے پہلے حصے کے بعد جاری رکھنے سے پہلے پیشاب کرنے کو کہا جائے گا۔
-
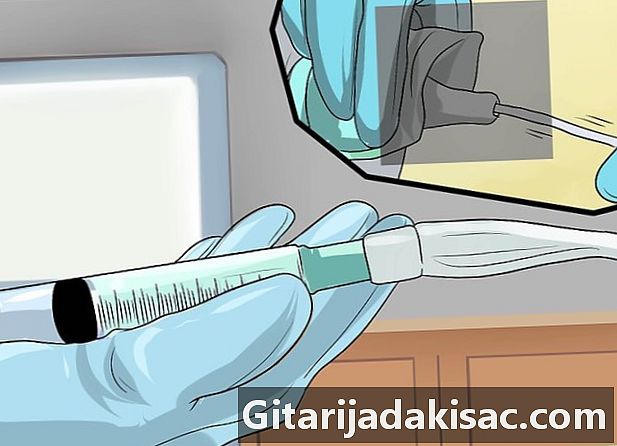
RVU کی جانچ پڑتال کے ل your اپنے بچے کیتھیٹر لگائیں۔ آر وی یو کے لئے سب سے عام اور قابل اعتماد ٹیسٹ میں سے ایک کیتھیٹر کی تنصیب ہے ، ایک لچکدار اختتامی ٹیوب جسے ڈاکٹر مثانے میں داخل کرتا ہے۔ آپ کے بچے کو لازمی طور پر ان کی پیٹھ پر امتحان کے ٹیبل پر رکھنا چاہئے۔ بیکٹیریا کی موجودگی کو کم کرنے کے ل The ڈاکٹر خاص صابن سے یورٹر کے کھلنے کے آس پاس کے علاقے کو آہستہ سے صاف کرے گا۔ تب وہ پتلی نالی کو ureter کے ذریعے مثانے میں داخل کرے گا۔ جب ٹیوب مکمل طور پر مثانے میں داخل ہو جاتی ہے ، تو پیشاب ٹیوب کے ذریعے بہہ جائے گا۔ اس کے بعد ڈاکٹر اسے ٹیپ کے ساتھ جگہ پر تھامے گا۔- چونکہ ٹیوب کو یورٹر کے داخلی راستے پر داخل کرنا چاہئے (جہاں پیشاب نکل رہا ہے) ، آپ کا بچ childہ بےچینی یا شرمندگی محسوس کرسکتا ہے۔ یہ دیکھ کر بچے کو اطمینان بخش ہوسکتا ہے کہ اس کے والدین میں سے ایک اس طریقہ کار کے دوران موجود ہے۔ بچے کو مشغول کرنے اور اسے آرام کرنے میں مدد کرنے کے لئے ایک ماہر بھی موجود ہوسکتا ہے۔
- ایک بار جب مثانے میں کیتھیٹر ڈالا جاتا ہے تو ، بچ manyہ بہت سے کام کرسکتا ہے (اگر وہ کافی بوڑھا ہو) تاکہ ٹیوب کو ہر ممکن حد تک منتقل کرنا آسان ہو۔ لڑکیوں کو گھٹنوں کو موڑنے اور پیروں کو چھونے سے مینڈک یا تیتلی کی پوزیشن میں ٹانگیں لگانی چاہ.۔ لڑکے سیدھے سیدھے پیر رکھتے ہوئے لیٹ جائیں۔
- جب ٹیوب ڈالی جاتی ہے تو ، بچے کو منہ سے آہستہ سانس لیں ، ہونٹوں کو کریز کریں جب وہ صابن کے بلبلوں کو بنانے کے ل. چل رہا ہے۔ اس سے پٹھوں کو مدد ملتی ہے جو پیشاب کی نالی کے ارد گرد بڑھائے جاسکتے ہیں ، آرام کرنے میں ، کیتھیٹر کے اندراج کو آسان بناتے ہیں۔
-

اسے سسٹگرام دیں۔ ایک بار جب کیتھیٹر مثانے میں رکھ دیا جاتا ہے ، تو آپ کا ڈاکٹر RVU کی موجودگی کو سسٹگرام کے ذریعہ جانچنے کا انتخاب کرسکتا ہے۔ ڈاکٹر مثانے کو واضح حل (جیسے پانی) سے بھر دے گا ، لیکن اسے ایکسرے کے دوران دیکھا جاسکتا ہے۔ مثانے بھر جانے کے بعد ، بچے کو ٹیوب ہٹانے سے پہلے انتظار کرنے کے لئے کہا جائے گا۔ مثانے کو بھرنے اور خالی کرنے کے دوران ، متعدد ریڈیو لائے جائیں گے۔ اس کے بعد یہ تصاویر اس بات کا تعین کرنے کیلئے استعمال کی جائیں گی کہ آیا مثانے میں مائع گردوں تک جاتا ہے۔- ہر ریڈیو کے دوران ، بچ mustہ کو تھوڑی دیر حرکت دیئے بغیر خاموش رہنا چاہئے۔
-

ریڈیوواسٹوپ سسٹگرام استعمال کریں۔ ورنہ ، ڈاکٹر ایک ایسا ٹیسٹ منتخب کرسکتا ہے جو ریڈیوآسٹوپ سسٹگرام کے ذریعے RVU کی موجودگی کا پتہ لگاسکتا ہے۔ ڈاکٹر مثانے کو ایک حل سے بھر دے گا جس میں تابکار عناصر کی بہت کم مقدار ہوتی ہے۔ ریڈیوگرافی کے بجائے ، وہ ایک کیمرہ استعمال کرے گا جو بہت کم مقدار میں تابکاری کا پتہ لگاتا ہے۔ ٹیسٹ کے اختتام پر ، مثانے کو خالی کریں ، کیتھیٹر کو ہٹا دیں اور ایک آخری تصویر کھینچیں۔ تابکاری کا مقام ڈاکٹر کو اس بات کا تعین کرنے کی اجازت دے گا کہ آیا گردوں میں سیال واپس آگیا ہے یا نہیں۔- کیمرا بڑا ہے اور بچے کے پیٹ کے اوپر معطل ہے ، لیکن اسے چھوئے بغیر۔ بچہ تابکاری کا پتہ لگانے کے دوران کئی منٹ تک پرسکون رہنا چاہئے۔
-

علاج کا فیصلہ کریں۔ اختیارات RVU کے علاج کے بہترین طریقوں سے مختلف ہوں گے۔ اس کا انحصار آپ کے بچے اور تکلیف پر ہوگا جو وہ محسوس کرتا ہے۔ اس میں اینٹی بائیوٹکس کی چھوٹی مقدار سے لے کر سرجری تک کا فرق ہے اور یہ آپ کے بچے کے لئے مختلف علامات پر منحصر ہے۔ مثانے کی بحالی آر وی یو والے بچوں میں اکثر مددگار ثابت ہوتی ہے۔- زیادہ تر ہلکے معاملات خود ہی دور ہوجائیں گے ، لیکن آپ کا ڈاکٹر یہ مشورہ دے سکتا ہے کہ آپ پیشاب کی نالی کے انفیکشن کی ظاہری شکل کا مشاہدہ کرنے کے علاوہ کچھ نہ کریں۔ یہ یقینی بنانے کے ل Your آپ کا ڈاکٹر اضافی ٹیسٹوں کے ذریعے آپ کے بچے کی پیروی کرنے کے قابل ہوسکتا ہے تاکہ یہ یقینی بنائے کہ ریفلوکس غائب ہو اور وہ دیگر پریشانیوں کا باعث نہ ہو۔